
Actualités
Unité Cognitivo-Comportementale (UCC)
le 30/11/2018

En Seine-Saint-Denis, seules deux UCC sont ouvertes : celle de la Clinique du Bois d’Amour et celle de l’Hôpital Delafontaine de Saint-Denis.
L’UCC de la Clinique du Bois d’Amour est un service spécialisé dans la prise en charge des patients présentant une maladie d’Alzheimer ou maladies apparentées en situation de crise avec des troubles du comportement.
Cette unité, fermée et sécurisée, se compose de 12 chambres individuelles avec un environnement adapté (couloirs de déambulation, espace de vie en collectivité, couleurs neutres apaisantes). Bien que l’accès à l’unité soit sécurisé et se fasse uniquement par badge, une réflexion éthique est menée au sein de l’équipe afin de concilier liberté d’aller et venir, et sécurité des patients accueillis.
60 jours d’hospitalisation en moyenne
Au cours du séjour des patients, les troubles du comportement fréquemment observés sont : une déambulation excessive, une agressivité, une désinhibition, une inversion du rythme du sommeil, des hallucinations multisensorielles, des idées délirantes, des troubles anxio-dépressifs, de l’apathie (…).
L’intensité de ces troubles peut mener à l’épuisement des proches.
Les patients accueillis viennent principalement de leur domicile, mais certains peuvent être adressés par des structures hospitalières ou des Établissements d’hébergement pour personnes âgées dépendantes (EHPAD). L’admission en UCC se fait exclusivement sur prescription médicale.
 Les objectifs de l’UCC sont multiples :
Les objectifs de l’UCC sont multiples :
- Permettre un répit pour l’entourage, rencontrer les aidants et les accompagner.
- Établir un projet thérapeutique individualisé pour réduire les comportements perturbateurs.
- Réévaluer le traitement pour limiter les psychotropes.
- Maintenir et améliorer l’autonomie du patient.
- Apporter au patient un maximum de confort et de bien-être.
- Permettre au patient un retour dans son lieu de vie dans les meilleures conditions possible.
L’unité se compose d’une équipe pluriprofessionnelle sous la responsabilité d’un cadre infirmier et d’un médecin gériatre. On y retrouve des infirmières, des aides-soignants, une psychomotricienne, une neuropsychologue, une ergothérapeute, un kinésithérapeute, une assistante sociale et une diététicienne.
Le projet de soins
Au cours de la première semaine d’hospitalisation, l’équipe pluriprofessionnelle réalise une série d’observations et d’évaluations afin de cibler des objectifs thérapeutiques adaptés à chaque patient : observation dans les activités de la vie quotidienne, évaluation de l’autonomie, évaluation neuropsychologique, identification des centres d’intérêt...
Parallèlement, les familles rencontrent systématiquement le neuropsychologue pour recueillir des informations supplémentaires sur le parcours de vie de leur proche. Cet entretien permet également d’évaluer l’épuisement des familles et de leur proposer un soutien psychologique.
À l’issue de cette première semaine, l’équipe se réunit pour mettre en commun l’ensemble des informations et remplir l’Inventaire neuropsychiatrique (NPI). Le NPI est une échelle spécialement conçue pour évaluer des troubles du comportement dans le cadre des maladies neurodégénératives. Elle recense 10 domaines comportementaux et 2 variables neurovégétatives.
Grâce à l’ensemble de ces données, l’équipe construit un projet thérapeutique personnalisé. Celui-ci a pour objectif de réduire les troubles du comportement par le biais de thérapies non médicamenteuses.
Les thérapies non médicamenteuses

Les thérapies non médicamenteuses sont recommandées en première intention pour la prise en charge du patient présentant des troubles du comportement. L’objectif est de diminuer l’utilisation des psychotropes, de stabiliser voire diminuer les troubles du comportement, et de soutenir l’autonomie dans les activités de la vie quotidienne.
- Les activités proposées sont multiples : ateliers de groupe ou séances individuelles. Elles reposent sur la stimulation cognitive, la relaxation, l’expression corporelle et artistique, les activités manuelles (décoration, tricot), les activités du quotidien et les soins d’esthétique (manucure, massage). Ces activités visent à soutenir l’estime de soi, les interactions sociales et les capacités préservées.
- Un jardin à visée thérapeutique accueille les patients accompagnés des soignants afin de lutter contre le sentiment d’enfermement. Des jardinières composées de plantes aromatiques ont été installées afin de favoriser les réminiscences et l’éveil sensoriel.
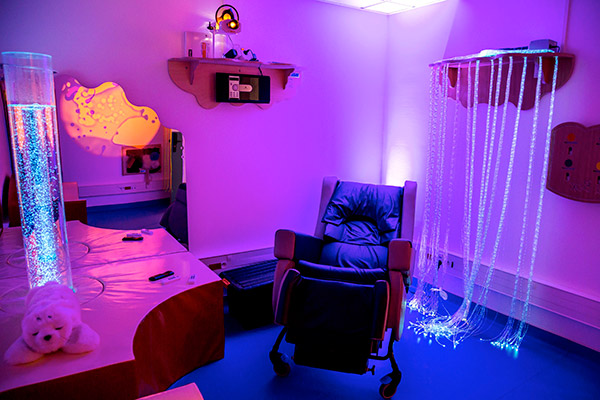
 Une salle et un chariot Snoezelen s’intègrent dans la prise en charge des patients de l’UCC. Cette approche multisensorielle (colonne à bulles, musique, panneau tactile, diffuseur aromatique…) permet d’offrir un espace de rencontre apaisant et sécurisant pour les patients.
Une salle et un chariot Snoezelen s’intègrent dans la prise en charge des patients de l’UCC. Cette approche multisensorielle (colonne à bulles, musique, panneau tactile, diffuseur aromatique…) permet d’offrir un espace de rencontre apaisant et sécurisant pour les patients. - L’établissement a également investi dans l’acquisition d’un phoque PARO, un robot émotionnel et thérapeutique, qui suscite l’interaction tactile et verbale. Le robot interagit en fonction des réactions du patient. Ce qui permet l’évocation de souvenirs et favorise l’expression d’émotions.
Le patient bénéficie donc d’une prise en charge globale et personnalisée. Le projet thérapeutique peut être réajusté, au cours de l’hospitalisation, lors des réunions pluriprofessionnelles hebdomadaires. Avant sa sortie, l’inventaire neuropsychiatrique est de nouveau côté afin de constater l’évolution des troubles du comportement au sein du service. Une synthèse de séjour est ensuite réalisée et communiquée à la famille et aux professionnels de santé (médecins traitants, personnels de l’EPHAD) afin de permettre la continuité entre l’UCC et le futur lieu de vie du patient.
Avec 18 mois de recul :
- Les troubles ont été stabilisés pour 31,5 % des patients.
- 8,5 % d’entre eux ont eu une aggravation des troubles du comportement.
- La diminution notable des troubles du comportement est observée chez 60 % des patients hospitalisés.